ความรู้ของเสาเกี่ยวกับภาวะมีบุตรยากและการวินิจฉัยยังอยู่ในระดับต่ำ ในขณะเดียวกันปัญหานี้เป็นปัญหาที่แม้แต่คู่ที่ห้าในโปแลนด์ต้องเผชิญ การวินิจฉัยอย่างมืออาชีพและการรักษาที่เหมาะสมช่วยเพิ่มโอกาสในการเป็นพ่อแม่ที่ต้องการได้อย่างมีนัยสำคัญ
ควรปรึกษาผู้เชี่ยวชาญและทำการทดสอบที่เหมาะสมในเวลาที่เหมาะสม อายุมีความสำคัญอย่างยิ่งต่อการเจริญพันธุ์ดังนั้นการวินิจฉัยจึงไม่ควรล่าช้าโดยเฉพาะอย่างยิ่งถ้าผู้หญิงอายุมากกว่า 30 ปี ในกรณีของผู้หญิงอายุไม่เกิน 35 ปีขอแนะนำให้ปรึกษาผู้เชี่ยวชาญหลังจากหนึ่งปีของความพยายามที่ไม่ประสบความสำเร็จสำหรับเด็กและในผู้หญิงที่มีอายุมากกว่า 35 ปี - หลังจากหกเดือน เช่นเดียวกับคู่รักที่ผู้ชายอายุเกิน 40 ปี
กรณีของผู้ชาย
เมื่อคู่สามีภรรยาพยายามตั้งครรภ์ผู้หญิงคนนั้นมักจะได้รับการวินิจฉัยและรักษาก่อน เมื่อสาเหตุของผู้หญิงถูกตัดออกไปผู้ชายเท่านั้นที่ถูกอ้างถึงเพื่อการวิจัย นี่เป็นข้อผิดพลาดที่พบได้บ่อย ตามสถิติแล้วภาวะมีบุตรยากมีผลต่อผู้ชายและผู้หญิงอย่างเท่าเทียมกัน นอกจากนี้ควรจำไว้ว่าแม้ว่าการวินิจฉัยของผู้ชายจะมีความซับซ้อนน้อยกว่าของผู้หญิง แต่การรักษามักใช้เวลานานกว่ามาก
จะเริ่มต้นที่ไหน? ในช่วงเริ่มต้นแพทย์จะขอให้คุณทดสอบน้ำเชื้อรวมทั้ง จำนวนอสุจิความเข้มข้นในอุทาน 1 มล. รวมทั้งความคล่องตัวและโครงสร้าง พารามิเตอร์ของการหลั่งก็มีความสำคัญเช่นเวลาในการทำให้เป็นของเหลวปริมาตรความหนืดลักษณะความเป็นกรดด่างและอาจเป็นระดับของการเกาะกลุ่มเช่นการจับตัวกันของอสุจิ ชายคนนี้ส่งน้ำเชื้อของเขาเพื่อตรวจวิเคราะห์หลังจากที่เขางดการมีเพศสัมพันธ์เป็นเวลา 3 ถึง 5 วัน ผลการทดสอบจะปรึกษากับผู้เชี่ยวชาญด้านระบบทางเดินปัสสาวะหรือผู้เชี่ยวชาญด้านระบบทางเดินปัสสาวะซึ่งทำการตรวจอัลตร้าซาวด์อัณฑะและต่อมลูกหมากและอาจสั่งการตรวจอื่น ๆ เช่นฮอร์โมน
การวิเคราะห์น้ำอสุจิแบบขยายช่วยให้คุณประเมินโครงสร้างของตัวอสุจิและกำหนดสัดส่วนระหว่างตัวอสุจิที่สร้างขึ้นอย่างถูกต้องและตัวอสุจิที่มีโครงสร้างเสียหาย พารามิเตอร์ของน้ำเชื้อได้รับการประเมินเทียบกับมาตรฐานที่กำหนดโดยองค์การอนามัยโลก (WHO)
คุ้มค่าที่จะรู้มาตรฐานของ WHO ตั้งแต่ปี 2010 คือ:
- อุทานปริมาณ: ≥ 1.5 มล.
- จำนวนอสุจิทั้งหมดในอุทาน: ≥ 39 ล้าน
- ความเข้มข้นของอสุจิ (จำนวนอสุจิในน้ำอสุจิ 1 มล.): ≥ 15 ล้าน
- เปอร์เซ็นต์โดยรวมของตัวอสุจิที่เคลื่อนไหว (การเคลื่อนไหวแบบก้าวหน้าและไม่ก้าวหน้า): ≥ 40%
- เปอร์เซ็นต์ของตัวอสุจิในการเคลื่อนไหวก้าวหน้า: ≥ 32%,
- ความมีชีวิตของอสุจิ (เปอร์เซ็นต์ของตัวอสุจิที่มีชีวิต): ≥ 58%, pH: ≥ 7.2,
- สัณฐานวิทยาของอสุจิ (เปอร์เซ็นต์ของตัวอสุจิปกติ): ≥ 4%
เมื่อสิ่งต่างๆซับซ้อนขึ้น
ผู้ชายบางคนควรได้รับการทดสอบ SCD เพื่อประเมินความสามารถในการปฏิสนธิของอสุจิ มันเกิดขึ้นที่พารามิเตอร์ของสเปิร์ม (จำนวนอสุจิโครงสร้างและการเคลื่อนไหว) ไม่ต่ำเกินไปและยังไม่เกิดความคิด จากนั้นการทดสอบ SCD จะแสดงให้เห็นว่าอสุจิมีดีเอ็นเอปกติหรือไม่ เมื่อผลการทดสอบแสดงเป็นอย่างอื่นอาจเกิดการปฏิสนธิได้ แต่ตัวอ่อนยังพัฒนาไม่สมบูรณ์ การวิเคราะห์น้ำอสุจิรวมถึงการทดสอบควรดำเนินการโดยผู้ชายที่ไม่ทราบสาเหตุของภาวะมีบุตรยากในทั้งคู่และผู้ที่มีอายุมากกว่า 40 ปีแม้ว่าจะเคยมีลูกมาก่อนก็ตาม ความเสี่ยงของการทำลายดีเอ็นเอของตัวอสุจิไม่เพียง แต่ในผู้ชายที่มีอายุมากเท่านั้น แต่ยังรวมถึงผู้ที่สัมผัสกับสารพิษหรือมี varicocele
ในกรณีที่พารามิเตอร์ของน้ำอสุจิลดลงผู้ชายควรได้รับการทดสอบ MSOME เทคนิค MSOME (การตรวจทางสัณฐานวิทยาของเซลล์อสุจิด้วยการเคลื่อนไหว) ช่วยให้สามารถสังเกตโครงสร้างของตัวอสุจิที่มีชีวิตได้ด้วยการขยาย 6600 เท่า สิ่งนี้ทำให้สามารถระบุได้ว่าโครงสร้างภายในของตัวอสุจิเป็นปกติหรือไม่และอสุจิตัวใดดีที่สุดสำหรับการปฏิสนธิกับไข่
ในผู้ป่วยที่ไม่มีอสุจิในน้ำอสุจิ (azoospermia) การตรวจชิ้นเนื้ออัณฑะจะดำเนินการหลังจากผ่านคุณสมบัติที่เหมาะสมแล้ว การตรวจชิ้นเนื้อเป็นขั้นตอนการผ่าตัดที่เกี่ยวข้องกับการเก็บอสุจิโดยตรงจากอัณฑะหรือหลอดน้ำอสุจิ
สุภาพสตรีสำหรับการวินิจฉัย
การวินิจฉัยเบื้องต้นเกี่ยวกับสาเหตุของภาวะมีบุตรยากในสตรีรวมถึงการกำหนดระดับฮอร์โมนการตรวจอัลตราซาวนด์ของอวัยวะสืบพันธุ์และการตรวจสอบวงจร เป็นวิธีสังเกตความสม่ำเสมอของขั้นตอนของรอบประจำเดือนและเพื่อยืนยันการตกไข่ ช่วยให้คุณกำหนดวันของการเจริญพันธุ์และการตกไข่ - วันที่รังไข่ปล่อยไข่ที่โตเต็มที่ การตรวจการตกไข่จะดำเนินการด้วยเครื่องอัลตร้าซาวด์ทางช่องคลอดโดยทำการทดสอบหลาย ๆ ครั้งในวันที่เหมาะสมตั้งแต่เริ่มรอบ ผู้ป่วยที่เป็น anovulatory ต้องการการกระตุ้นทางเภสัชวิทยาของการตกไข่ จากนั้นพวกเขาจะใช้ยาฮอร์โมนตั้งแต่วันแรกของวงจร
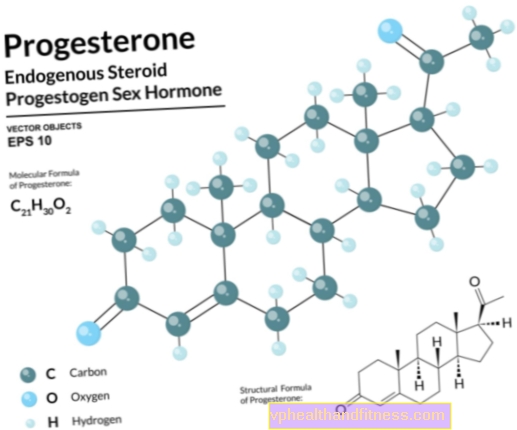
ฮอร์โมนเจริญพันธุ์
การทดสอบระดับ AMH (Anti-Müllerian Hormone) จากเลือดช่วยให้คุณประเมินสภาพของรังไข่สำรองของผู้หญิงและประเมินภาวะเจริญพันธุ์ที่อาจเกิดขึ้นได้ สามารถทำได้ในทุกช่วงของวงจร - ปริมาณของฮอร์โมนจะคงที่ตลอดเวลา การรักษาด้วยฮอร์โมนหรือการคุมกำเนิดไม่มีผลต่อระดับ AMH AMH ในระดับต่ำมาก (ต่ำกว่า 0.5 นาโนกรัม / มิลลิลิตร) เป็นข้อบ่งชี้ในการดำเนินการที่เหมาะสมอย่างรวดเร็ว
การวินิจฉัยของผู้หญิงควรรวมถึงการตรวจฮอร์โมน FSH และ LH ที่ผลิตโดยต่อมใต้สมอง มีหน้าที่รับผิดชอบในการทำงานที่เหมาะสมของระบบสืบพันธุ์ การทดสอบแจ้งเกี่ยวกับความผิดปกติของต่อมใต้สมองหรือ hypothalamic นอกจากนี้ยังช่วยในการวินิจฉัยกลุ่มอาการของรังไข่ polycystic ขอแนะนำเมื่อมองหาสาเหตุของรอบที่ผิดปกติระดับฮอร์โมนจะวัดจากตัวอย่างเลือดในช่วงเริ่มต้นของวงจร
การตรวจ Sono-HSG และ hysteroscopy
การทดสอบ sono-HSG เช่นอัลตราซาวนด์ hysterosalpingography เป็นวิธีการที่ปลอดภัยและมีประสิทธิภาพในการประเมิน patency ของท่อนำไข่ ท่อนำไข่อาจอุดตันหากผู้หญิงได้รับการผ่าตัดซึ่งอาจได้รับความเสียหายหรือมีการติดเชื้อบ่อยครั้งในบริเวณอุ้งเชิงกราน ในทางกลับกัน Hysteroscopy เป็นการทดสอบที่ช่วยให้คุณสามารถประเมินโครงสร้างของโพรงมดลูกได้ ดำเนินการโดยใช้อุปกรณ์พิเศษที่เรียกว่า hysteroscope ซึ่งช่วยให้แพทย์สามารถมองเข้าไปในโพรงมดลูกและตรวจพบความผิดปกติทางกายวิภาค ขั้นตอนนี้ยังช่วยให้สามารถกำจัดการยึดเกาะของมดลูกติ่งเนื้อและเนื้องอกซึ่งอาจเป็นอุปสรรคในการตั้งครรภ์
การวิจัยทางพันธุกรรมของคู่รัก
การทดสอบทางพันธุกรรมมีวัตถุประสงค์เพื่อหาสาเหตุของภาวะมีบุตรยากและตรวจสอบว่าสาเหตุของการขาดการตั้งครรภ์ไม่ใช่โรคทางพันธุกรรมในคู่นอนคนใดคนหนึ่งหรือทั้งสองคน ความผิดปกติทางพันธุกรรมทำให้เกิดภาวะมีบุตรยากมากถึง 4% ของคู่รักที่ดิ้นรนกับปัญหานี้
การตรวจเลือดขั้นพื้นฐานและง่ายๆคือการทดสอบคาริโอไทป์ ช่วยให้คุณสามารถแยกความผิดปกติในโครงสร้างและจำนวนโครโมโซมที่อาจทำให้เกิดภาวะมีบุตรยากหรือการแท้งบุตรซ้ำได้ การวินิจฉัยประเภทนี้ในระยะเริ่มต้นจะช่วยป้องกันการถ่ายทอดความบกพร่องทางพันธุกรรมไปยังลูกหลาน การทดสอบ karyotype ควรดำเนินการโดยทั้งคู่
การทดสอบทางพันธุกรรมอีกอย่างหนึ่งตรวจพบการกลายพันธุ์ของยีนโครโมโซม Y ตัวผู้ในบริเวณ AZF การกลายพันธุ์นี้ขึ้นอยู่กับการขาดบริเวณเฉพาะของโครโมโซม Y ซึ่งขัดขวางกระบวนการสร้างตัวอสุจิเช่นกระบวนการสร้างและการเจริญเติบโตของตัวอสุจิ เกิดขึ้นในผู้ชาย 10% -15% ที่มีการขาดอสุจิสูงหรือไม่มีเลยในสเปิร์มบริจาค
การทดสอบอีกครั้งหนึ่งตรวจพบการกลายพันธุ์ของยีน CFTR ที่ทำให้เกิดโรคปอดเรื้อรังและภาวะมีบุตรยากในเพศชายบางรูปแบบเช่นการขาดทวิภาคีหรือการอุดตันของท่อน้ำเชื้อหรือการอุดตันของเส้นทางการปล่อยอสุจิ (ภาวะ azoospermia ที่อุดกั้น)
การวินิจฉัยทางพันธุกรรมที่เหมาะสมเกี่ยวข้องกับการตรวจทางห้องปฏิบัติการหลายอย่างที่ช่วยให้คุณสามารถยืนยันหรือยกเว้นข้อบกพร่องทางพันธุกรรมที่มีมา แต่กำเนิดในคู่ค้าทั้งสอง อย่างไรก็ตามควรจำไว้ว่าในบางกรณีข้อบกพร่องทางพันธุกรรมจะไม่ปรากฏจนกว่าลูกหลาน
จะไปขอความช่วยเหลือได้ที่ไหนกระบวนการวินิจฉัยของคู่รักที่ต่อสู้กับภาวะมีบุตรยากเป็นช่วงเวลาที่ยากลำบากใช้เวลานานและเครียด ... อย่างไรก็ตามมันไม่คุ้มที่จะท้อแท้ในกรณีที่ผลลัพธ์ไม่สำเร็จเพราะโดยปกติแล้วจะไม่เป็นประโยคและโอกาสในการมีบุตรยังคงมีอยู่ ภาวะมีบุตรยากเป็นภาวะที่ย้อนกลับได้ การวินิจฉัยและการรักษาเฉพาะทางที่ดำเนินการอย่างถูกต้องเป็นโอกาสที่ดีสำหรับการเป็นพ่อแม่
มีสถานที่จำนวนมากขึ้นในโปแลนด์ที่สามารถทำการวินิจฉัยผู้ป่วยภาวะมีบุตรยากทั้งหญิงและชายได้ หนึ่งในนั้นคือคลินิก InviMed
คลินิก InviMed เป็นศูนย์รักษาผู้มีบุตรยากที่ทันสมัย ขณะนี้มีอยู่ 5 แห่งในโปแลนด์ - ในวอร์ซอวรอตซวาฟกดิเนียพอซนานและคาโตวีตเซ พวกเขาจ้างแพทย์และผู้เชี่ยวชาญด้านตัวอ่อนที่ประสบความสำเร็จในการรักษาผู้ที่มีภาวะมีบุตรยากมาเกือบ 20 ปี คลินิกช่วยเด็กกว่า 8 พันคนเข้ามาในโลก เด็กรวมถึง ด้วยโปรแกรมในหลอดทดลองประสิทธิภาพที่สูงถึง 43% หากต้องการเรียนรู้เพิ่มเติมเกี่ยวกับคลินิก InviMed เพียงไปที่ www.invimed.pl
พันธมิตร InviMed